科室新闻
成果发表|宣武神外焦力群团队《Stroke》发表CTP预测症状性慢性颈动脉/大脑中动脉闭塞患者卒中复发的最佳界值

首都医科大学宣武医院神经外科焦力群教授团队于2025年6月20日在《Stroke》杂志(2024 IF: 8.9,中科院1区期刊,JCR Q1区)在线发表题为"CT Perfusion for Predicting Ischemic Stroke in Patients With Symptomatic Carotid or Middle Cerebral Artery Occlusion: A Post Hoc Analysis of the CMOSS Study"的CMOSS事后分析研究。该研究明确了半定量CT灌注成像(computed tomographic perfusion,CTP)在预测症状性慢性颈动脉/大脑中动脉闭塞患者复发卒中风险的作用,为慢性颈动脉/大脑中动脉闭塞患者的卒中风险分层和治疗决策的制定提供了重要循证医学证据。
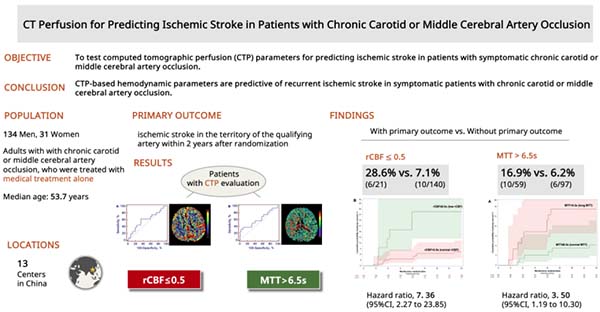
图1 研究涉及主要技术路线摘要图
关键词:症状性慢性颈动脉、大脑中动脉慢性闭塞、卒中复发风险、CMOSS研究
01研究背景
症状性慢性颈动脉或大脑中动脉慢性闭塞患者即便接受最佳药物治疗,卒中复发风险仍高达14.2%至26.9%。研究显示,血流动力学障碍是导致卒中复发的重要因素。尽管PET检测的脑氧摄取率(PET-OEF)可有效评估脑灌注状态,但其高成本和有限可及性限制了临床应用。相比之下, CTP作为一种简便、广泛可及的方法,具备替代潜力。CMOSS研究采用CTP作为纳入标准,探讨了基于CTP的低灌注、慢性症状性颈动脉/大脑中动脉闭塞患者是否可以从颅内外血管搭桥手术获益。本研究纳入CMOSS研究中药物治疗组的患者进行事后分析,评估CTP与卒中复发风险之间的关联,最终界定预测卒中高风险的CTP界值。
02研究方法
CMOSS研究为多中心、开放标签、盲法评估的随机对照临床试验,于2013年至2018年在中国13家研究中心展开,纳入了既往12个月内发生短暂性脑缺血(transient ischemic attack,TIA)或非致残性缺血性卒中的慢性颈动脉或大脑中动脉闭塞患者。本研究为CMOSS的事后分析,纳入了单纯药物治疗组患者。所有受试者在基线接受CTP评估,通过独立影像核心实验室统一分析,提取平均通过时间(mean transit time,MTT)和相对脑血流量(relative cerebral blood flow,rCBF)作为血流动力学指标。主要结局为2年内责任血管供血区内的缺血性卒中事件。研究采用Cox比例风险回归模型评估CTP参数与卒中风险的关系,利用ROC曲线确定最佳预测截断值。该方法综合考虑多项混杂因素,验证了MTT和rCBF在卒中风险预测中的独立性与界值。
03研究结果
在165例仅接受药物治疗的患者中,2年的随访期内共有16例(16/165,9.7%)发生责任血管区域缺血性卒中。MTT>6.5秒的患者中10例发生卒中(10/59,16.9%);rCBF≤0.5者中有6例卒中(6/21,28.6%)。多变量Cox回归分析表明,MTT>6.5秒(aHR=3.50,95% CI: 1.19–10.30)和rCBF≤0.5(aHR=7.36,95% CI: 2.27–23.85)均为独立的卒中风险预测因子。进一步分析发现,MTT>6.5秒且rCBF≤0.5的患者中,有5例(5/10, 50.0%)发生卒中,而血流动力学参数均正常者仅有5.3%卒中发生率(5/95),两者差异显著(aHR=19.29,95% CI: 4.59–81.10)。本研究明确了CTP关键参数在卒中风险分层中的临界值。
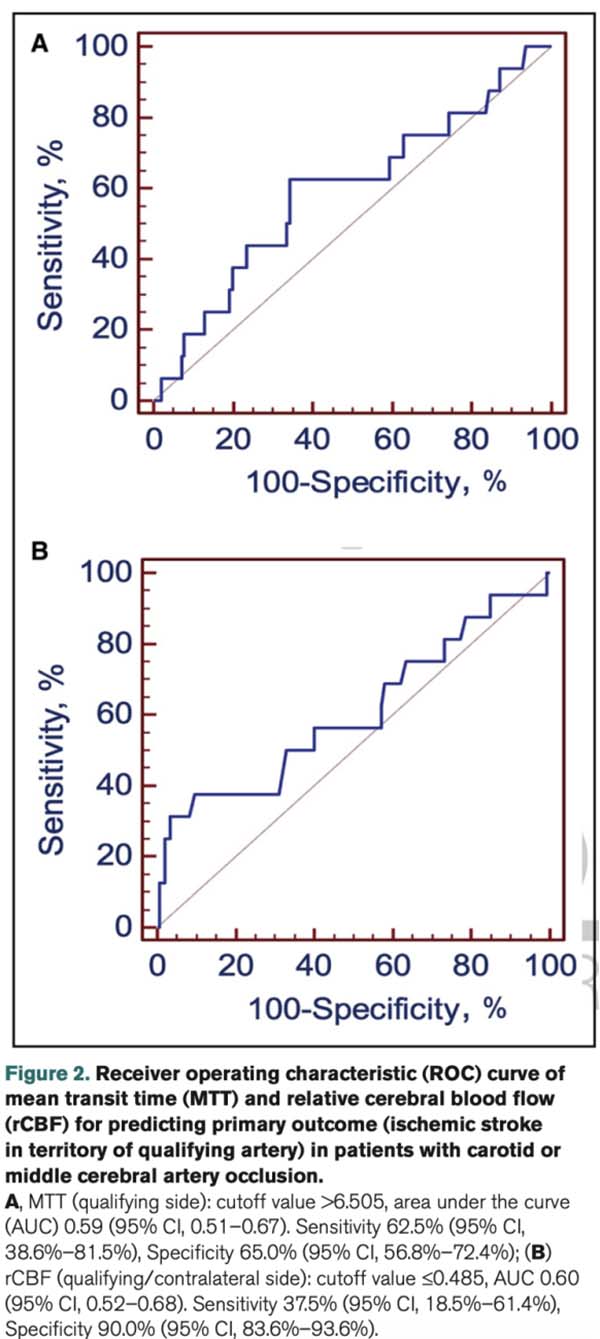
图2 CTP参数的ROC曲线
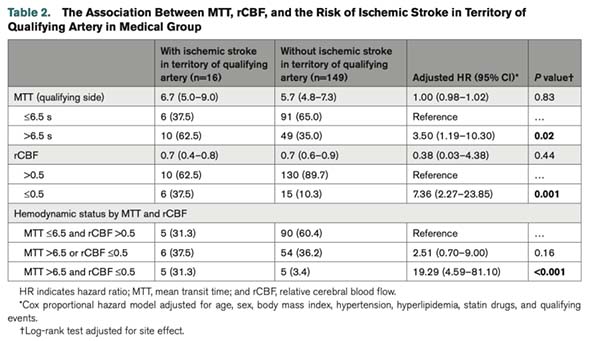
表1 CTP参数对于卒中复发的预测效果
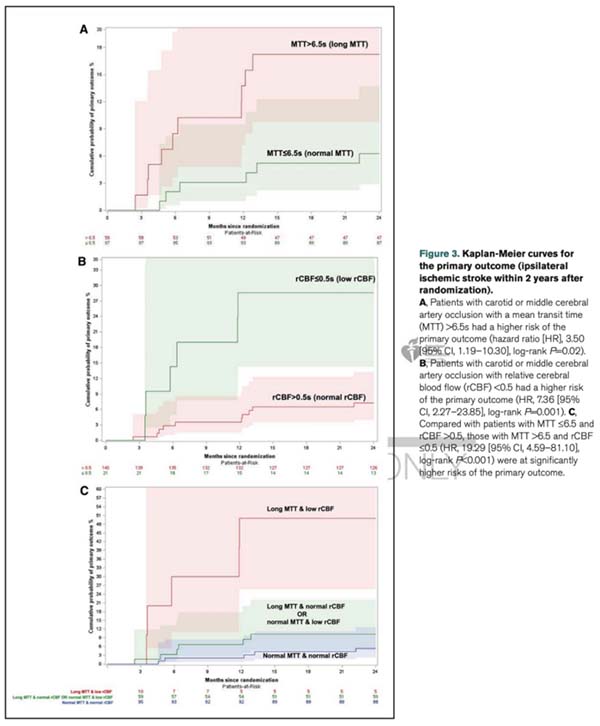
图3 主要结局的 Kaplan-Meier 图
04研究结论及临床意义
本研究基于CMOSS研究的事后分析,明确了CTP在评估症状性慢性颈动脉或大脑中动脉闭塞患者卒中风险中的预测价值。结果表明,MTT>6.5秒和rCBF≤0.5为独立的卒中风险因素。研究结论支持将CTP作为一种可行、普及性强的工具,用于识别卒中高风险人群并优化二级预防策略,筛选可能从颅内外搭桥术手术中获益的患者,为未来研究提供了方向。

第一作者
王韬
首都医科大学宣武医院
神经外科主治医师 副教授
副研究员 硕士生导师
青年学者博士生导师
毕业于北京协和医学院(清华大学医学部)临床医学八年制。致力于颅内动脉狭窄、颈动脉狭窄和烟雾病等缺血性脑血管病的外科、介入及复合手术的诊疗。北京市科技新星,中国科协战略发展部科技智库青年人才,北京市医药卫生科技创新成果转化专家库入库专家,首都医科大学优秀青年人才。迄今以第一/通讯作者在JAMA、Stroke、Ageing Research Review, Aging and Disease、SVN、JNIS、Cochrane Reviews等期刊上发表SCI论文50余篇,参编书籍2部,获得专利授权8项。主持国家自然科学基金、北京市自然科学基金等9项课题。《Brain Circulation》和《中国脑血管病杂志》青年编委。北京医师协会神经介入专科青年医师分会理事,北京神经科学学会神经介入专业委员会委员,中国医药教育协会脑卒中血运重建专业委员会常务委员兼副秘书长,中国志愿医生。

共同第一作者
杨宜璠
首都医科大学宣武医院
神经外科 博士研究生
神经外科博士,师从焦力群教授。研究兴趣包括急性、慢性缺血性卒中,颅内动脉瘤等脑血管病的外科及介入诊疗。擅长临床研究的选题和论文撰写。
迄今以第一/共同第一作者在《Stroke》、《Ann Vasc Surg》杂志发表SCI文章3篇,参编书籍1部。

共同第一作者
汪海波
北京大学临床研究所
研究员 博导
项目开发与管理部主任
专业方向为临床研究的设计与评价,长期致力于支持临床专家设计和开展高质量临床研究工作,累计完成临床研究方案设计五十余项。承担科技部科技创新2030、国家重点研发计划、教育部产学研创新基金、北京市科委重大专项课题各一项。在NEJM、JAMA、JAMA network open、CMI、JID等杂志发表百余篇论文。主编2部统计专业书籍《SAS统计分析与应用从入门到精通》和《R语言统计分析与应用》。北京癌症防治学会临床研究方法和技术应用专业委员会副主任委员,北京市精神卫生与心理健康质量控制和改进中心委员,国家医疗器械技术审评外聘专家等社会兼职。

共同第一作者
刘德临
首都医科大学宣武医院
神经外科 医师 医学博士
2023年毕业于北京协和医学院(清华大学医学部)八年制。聚焦于神经外科缺血性脑血管病的外科及介入诊疗、慢性脑动脉闭塞血运再通。以第一作者身份发表SCI 8篇,获得四大慢病国家科技重大专项青年人才培育计划1项,多中心RCT药物洗脱支架用于椎动脉颅外段狭窄血运重建的研究(VISTA)sub-I。

通讯作者
首都医科大学宣武医院副院长
主任医师 教授 博士生导师
首都医科大学宣武医院副院长,介入放射科主任,神经外科副主任,脑血运重建中心主任,国家区域医疗中心、宣武医院济南医院院长。兼任《中国脑血管病杂志》主编;中国医师协会神经介入专业委员会副主委;国家卫健委继教中心神经介入专委会主委;国家卫健委脑防委缺血性卒中外科专委会主委;国家卫健委脑防委缺血性卒中介入专委会副主委;北京介入医学会副会长等职务。毕业于山东医科大学,先后师从于朱树干教授和凌锋教授,获得神经外科硕士和博士学位,并在鲍圣德教授的指导下,在北京大学完成博士后研究。从事缺血性脑血管病的外科和介入治疗,在国际上率先开展了复合手术治疗颈动脉闭塞、椎动脉闭塞,以及药物球囊治疗椎动脉狭窄等创新手术,并带领宣武医院脑血运重建中心在此领域深入研究,同时,长期重视教育培训,为中国培养了大批高水平的医生。
【出诊时间:每周三上午(介入放射科专家门诊) 每周一下午(介入放射科特需门诊)】

共同通讯作者
首都医科大学宣武医院
神经外科 主任医师 硕士生导师
Yasargil显微外科训练中心主任
毕业于中国协和医科大学,在苏长保教授指导下获得神经外科博士学位。主要从事缺血性脑血管病的诊断与治疗工作,尤其在脑动脉血管狭窄、闭塞性病变的搭桥手术和复合手术方面具有非常丰富的经验。国家卫健委脑防委缺血性卒中外科专业委员会秘书长;中国医师协会神经介入委员会复合手术专委会秘书长;作为主要研究者主持国家十二五科技支撑计划课题一项,参与和“十三五”国家重点科技支撑计划,第一作者发表SCI论文十余篇,主编著作1部,主译2部,国家专利1项
【门诊时间:每周一上午(神经外科专家门诊) 每周三晚上(神经外科特需门诊)】

共同通讯作者
Colin P. Derdeyn
弗吉尼亚大学医学院
放射与医学影像科 教授
美国弗吉尼亚大学医学院放射与医学影像科主任,同时也是美国著名的神经外科学专家,擅长放射学、脑肿瘤、介入神经放射学。SAMMPRIS研究及COSS研究Co-PI,共同参与中国CASSISS研究及CMOSS研究。在NEJM、Lancet、JAMA、Stroke等杂志发表500余篇论文,H指数91。